A Fibrose Pulmonar é uma doença que afeta os pulmões, caracterizada pela formação excessiva de tecido cicatricial, conhecido como fibrose.
Para compreender melhor a Fibrose Pulmonar, é útil entender o grupo maior de doenças ao qual ela pertence: as Doenças Pulmonares Intersticiais, frequentemente abreviadas como DPIs.
O termo “intersticial” refere-se ao interstício pulmonar, que é uma rede de tecido conjuntivo que sustenta os sacos aéreos (alvéolos) dos pulmões.
As DPIs afetam predominantemente esse interstício, causando inflamação e/ou cicatrização (fibrose). Essa alteração na estrutura pulmonar interfere na capacidade dos pulmões de realizar as trocas gasosas de forma eficaz, ou seja, de levar oxigênio para o sangue e remover o gás carbônico.
A Fibrose Pulmonar é, portanto, uma das manifestações possíveis dentro do espectro das DPIs, caracterizada especificamente pelo desenvolvimento proeminente de tecido cicatricial, substituindo o tecido pulmonar saudável por um tecido mais rígido e espesso.
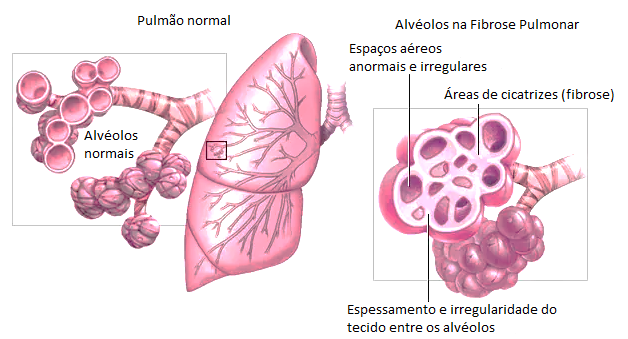
É considerada uma doença crônica, o que significa que persiste ao longo do tempo, e também progressiva, indicando que tende a piorar com o passar do tempo se não houver um manejo adequado.
O diagnóstico precoce e o acompanhamento médico especializado são cruciais para tentar retardar a progressão da doença e melhorar a qualidade de vida dos pacientes.
Quem é o Dr. Júlio César

O Dr. Júlio César é natural da cidade de Nova Era-MG e reside na cidade de João Monlevade-MG. Atende pacientes de toda a região e cidades próximas.
É médico Pneumologista com mais de 13 anos de experiência. Concluiu o curso de medicina na Universidade Federal de Minas Gerais (UFMG) e se especializou em Pneumologia na Santa Casa de Misericórdia de Belo Horizonte-MG.
Possui título de Especialista em Pneumologia pela Sociedade Brasileira de Pneumologia e Tisiologia (SBPT) e Associação Médica Brasileira (AMB).
É medico Pneumologista do Hospital Margarida de João Monlevade-MG e membro da equipe médica da Unidade de Terapia Intensiva desse mesmo hospital.
O Dr. Júlio César busca sempre prestar um atendimento humanizado, baseado em evidências científicas, com conhecimento atualizado e com o melhor da sua capacidade técnica.
É especialista na avaliação, tratamento e acompanhamento de pacientes portadores de Fibrose Pulmonar, já tendo auxiliado na melhora da qualidade de vida de diversos pacientes portadores dessa doença, que segue como um grande desafio na rotina do médico pneumologista.
Quais são as causas da Fibrose Pulmonar?
A Fibrose Pulmonar pode surgir devido a uma variedade de fatores, e em muitos casos, a causa exata permanece desconhecida. Quando não é possível determinar uma causa é chamada de Fibrose Pulmonar Idiopática (FPI), sendo uma das mais comuns e desafiadoras formas de Fibrose Pulmonar.
No entanto, existem diversas outras situações e condições que podem levar ao desenvolvimento de fibrose nos pulmões. Compreender essas possíveis causas é importante tanto para a prevenção, quando possível, quanto para o direcionamento do tratamento mais adequado.
Entre as causas conhecidas, podemos destacar:
- Doenças autoimunes
Artrite reumatoide, esclerodermia, lúpus eritematoso sistêmico, síndrome de Sjögren, entre outras.
Nessas condições, o sistema imunológico do corpo, que normalmente combate infecções, ataca erroneamente os próprios tecidos do organismo, incluindo os pulmões, levando à inflamação crônica e, subsequentemente, à fibrose.
- Exposições ambientais e ocupacionais
Exposição a certas substâncias também são fatores de risco significativos. A inalação prolongada de poeiras minerais como sílica, asbesto, amianto, poeira de carvão, ou outras substâncias como mofo, bactérias ou proteínas animais pode resultar em danos pulmonares e fibrose.
- Medicamentos
Alguns medicamentos têm sido associados ao desenvolvimento de fibrose pulmonar como um efeito colateral raro, mas possível de ocorrer. Isso inclui certos quimioterápicos usados no tratamento do câncer, alguns medicamentos para arritmias cardíacas, alguns antibióticos, e outros.
- Radioterapia
A radioterapia na região do tórax, comumente utilizada no tratamento de cânceres de pulmão ou mama, em alguns casos pode causar lesão pulmonar que evolui para fibrose meses ou até anos após o tratamento.
- Infecções pulmonares
Infecções pulmonares graves ou recorrentes, embora menos comuns como causa direta de fibrose pulmonar, podem em alguns casos deixar cicatrizes nos pulmões, que podem evoluir para fibrose.
- Fatores genéticos
Embora a maioria dos casos de Fibrose Pulmonar Idiopática (FPI) seja esporádica, uma pequena porcentagem ocorre em famílias, sugerindo uma predisposição hereditária.
Mutações em certos genes relacionados à manutenção do tecido pulmonar ou à resposta inflamatória podem aumentar o risco de desenvolver a doença.
Identificar a causa subjacente da fibrose pulmonar, sempre que possível, é um passo crucial para um manejo clínico eficaz.
Fatores de Risco
Embora a Fibrose Pulmonar possa, em teoria, afetar qualquer pessoa, certos fatores aumentam a probabilidade de um indivíduo desenvolver a condição, especialmente a Fibrose Pulmonar Idiopática (FPI).
Conhecer esses fatores de risco é importante para a conscientização e, em alguns casos, para a adoção de medidas preventivas ou para um monitoramento mais atento da saúde pulmonar.
- Idade. A FPI, por exemplo, é diagnosticada predominantemente em pessoas com mais de 60 anos, tornando-se mais comum à medida que envelhecemos. Embora possa ocorrer em idades mais jovens, é consideravelmente mais raro.
- O sexo também parece desempenhar um papel, com a FPI sendo ligeiramente mais prevalente em homens do que em mulheres. As razões para essa diferença ainda não são completamente compreendidas, mas podem envolver influências hormonais ou diferenças em exposições ao longo da vida.
- O tabagismo é um fator de risco fortemente estabelecido para diversas doenças pulmonares, incluindo a Fibrose Pulmonar.
Fumantes ativos e ex-fumantes têm um risco consideravelmente maior de desenvolver FPI em comparação com não fumantes.
A fumaça do cigarro contém inúmeras substâncias tóxicas que podem lesar o tecido pulmonar e desencadear processos inflamatórios e de cicatrização.
- O histórico familiar e a genética também são relevantes. Embora a maioria dos casos de FPI seja esporádica (ocorrendo sem um padrão familiar claro), estima-se que até 20% dos pacientes com FPI tenham um parente de primeiro grau (como pais, irmãos ou filhos) também afetado pela doença.
Isso sugere uma predisposição genética, e pesquisadores identificaram algumas variações genéticas que podem aumentar a suscetibilidade à fibrose pulmonar.
- A exposição a certas poeiras e produtos químicos, principalmente em ambientes de trabalho, é outro fator de risco conhecido.
Trabalhadores de indústrias como mineração, construção civil, agricultura e manufatura podem estar expostos a sílica, asbesto, metais pesados, poeiras de madeira ou fumaças que, com o tempo, podem levar ao desenvolvimento de fibrose pulmonar ocupacional.
- A Doença do Refluxo Gastroesofágico (DRGE), uma condição na qual o ácido do estômago retorna para o esôfago, tem sido frequentemente observada em pacientes com FPI.
Acredita-se que pequenas aspirações (microaspirações) do conteúdo ácido do estômago para os pulmões possam causar lesões pulmonares repetidas, contribuindo para o processo fibrótico.
- Infecções virais crônicas, como a infecção pelo vírus Epstein-Barr ou certos herpesvírus, têm sido investigadas como potenciais gatilhos ou contribuintes para o desenvolvimento da fibrose pulmonar em indivíduos predispostos, embora a ligação direta e o mecanismo exato ainda necessitem de mais estudos para serem completamente elucidados.
É importante notar que ter um ou mais desses fatores de risco não significa que uma pessoa inevitavelmente desenvolverá Fibrose Pulmonar, mas indica uma vulnerabilidade aumentada que merece atenção.



Sinais e Sintomas: Quando procurar um médico?
Os sinais e sintomas da Fibrose Pulmonar podem ser sutis no início e, muitas vezes, são confundidos com outras condições respiratórias mais comuns ou com o processo natural de envelhecimento.
No entanto, à medida que a doença progride e a cicatrização pulmonar se agrava, os sintomas tornam-se mais evidentes e impactantes na qualidade de vida. Reconhecer esses sinais precocemente e procurar avaliação médica é crucial para um diagnóstico o mais rápido possível e para o início do manejo adequado.
O sintoma mais característico e frequentemente o primeiro a ser notado é a dispneia, popularmente conhecida como falta de ar. Inicialmente, a falta de ar pode ocorrer apenas durante atividades físicas mais intensas, como subir escadas ou praticar esportes.
Com a progressão da fibrose, a dispneia pode surgir com esforços cada vez menores, como caminhar em terreno plano ou realizar tarefas domésticas simples, e, em estágios avançados, pode estar presente mesmo em repouso.
Outro sintoma muito comum é a tosse seca persistente. Diferente da tosse produtiva (com catarro) associada a infecções, a tosse na Fibrose Pulmonar é tipicamente seca, irritativa e pode ser bastante incômoda, interferindo no sono e nas atividades diárias.
A fadiga ou cansaço excessivo é outro sintoma frequentemente relatado. Pacientes com Fibrose Pulmonar podem sentir uma falta de energia desproporcional ao esforço realizado, o que pode ser debilitante e limitar a capacidade de realizar atividades rotineiras.
A perda de peso inexplicada, embora não seja um sintoma universal, pode ocorrer em alguns pacientes, especialmente em fases mais avançadas da doença. Isso pode estar relacionado ao aumento do gasto energético devido ao esforço respiratório constante ou à diminuição do apetite.
Dores musculares e articulares generalizadas também podem ser observadas em alguns indivíduos com Fibrose Pulmonar, embora não sejam sintomas diretos da doença pulmonar em si, podem estar associadas à inflamação sistêmica ou a condições coexistentes.
Um sinal clínico característico, embora não presente em todos os pacientes, é o baqueteamento digital, também conhecido como “dedos em baqueta de tambor”. Nessa condição, as pontas dos dedos das mãos (e, às vezes, dos pés) tornam-se arredondadas e aumentadas, e as unhas podem curvar-se para baixo, lembrando a forma de uma baqueta de tambor invertida.
A causa exata do baqueteamento digital não é totalmente compreendida, mas está associada a várias doenças que causam baixos níveis de oxigênio no sangue.
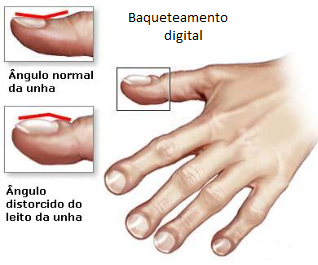
Em casos mais avançados, quando a oxigenação do sangue está significativamente comprometida, pode surgir a cianose, que é uma coloração azulada da pele, lábios e unhas. Isso ocorre devido à presença de hemoglobina não oxigenada em maior quantidade na circulação periférica.
É fundamental procurar um médico pneumologista se você apresentar um ou mais desses sintomas, especialmente se forem persistentes ou progressivos. Sintomas como falta de ar que piora com o tempo ou uma tosse seca que não melhora devem ser investigados.
Embora esses sintomas possam ter outras causas, a avaliação médica especializada é essencial para identificar a origem do problema e, se for o caso de Fibrose Pulmonar, iniciar o acompanhamento e tratamento o mais cedo possível .
Como é feito o diagnóstico?
O diagnóstico da Fibrose Pulmonar, especialmente da Fibrose Pulmonar Idiopática (FPI), pode ser um processo complexo e desafiador, muitas vezes exigindo a colaboração de diferentes especialistas e a realização de uma série de exames.
O objetivo é não apenas confirmar a presença da fibrose, mas também identificar sua possível causa e avaliar a extensão do comprometimento pulmonar. Um diagnóstico preciso e precoce é fundamental para orientar o tratamento e o manejo da doença.
O processo diagnóstico geralmente se inicia com uma história clínica detalhada e um exame físico completo.
Durante o exame físico, o médico pode auscultar os pulmões com um estetoscópio para detectar sons anormais, como estertores crepitantes finos (semelhantes ao som de velcro sendo aberto), que são característicos da fibrose pulmonar.
Os exames de função pulmonar, também conhecidos como provas de função respiratória, são essenciais para avaliar como os pulmões estão funcionando. Os testes mais comuns incluem:
- Espirometria: Mede a quantidade de ar que uma pessoa consegue inspirar e expirar, e a velocidade com que o ar é expirado. Na Fibrose Pulmonar, é comum observar um padrão restritivo.
- Medida da capacidade de difusão do monóxido de carbono (DLCO): Avalia a eficiência com que o oxigênio passa dos alvéolos para a corrente sanguínea. A DLCO geralmente está reduzida na Fibrose Pulmonar, refletindo o dano à membrana alvéolo-capilar.
- O teste de caminhada de 6 minutos (TC6M) é um exame simples que mede a distância que o paciente consegue caminhar em seis minutos em uma superfície plana. Ele avalia a capacidade funcional e a ocorrência de dessaturação de oxigênio (queda nos níveis de oxigênio no sangue) durante o esforço, o que é comum na Fibrose Pulmonar.
Os exames de imagem desempenham um papel crucial no diagnóstico. A radiografia de tórax pode mostrar alterações sugestivas de fibrose, como opacidades reticulares, especialmente nas bases e periferia dos pulmões. No entanto, a radiografia pode ser normal nos estágios iniciais da doença.
A Tomografia Computadorizada de Alta Resolução (TCAR) do tórax é o exame de imagem mais importante e sensível para o diagnóstico da Fibrose Pulmonar. A TCAR fornece imagens detalhadas dos pulmões e pode identificar padrões característicos de fibrose
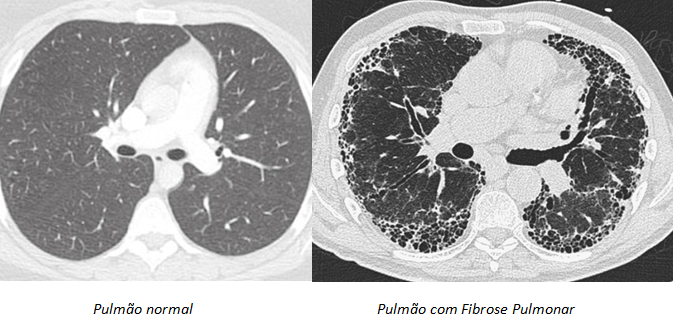
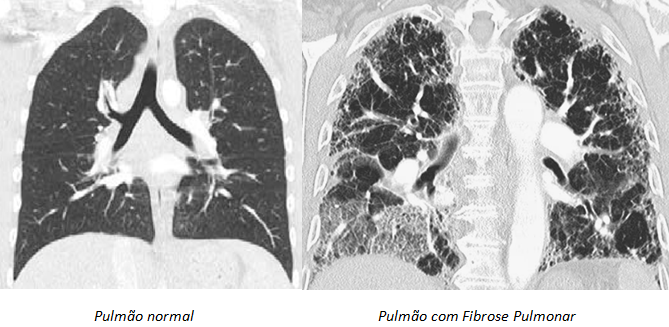
Exames de sangue podem ser solicitados para investigar possíveis causas secundárias de fibrose pulmonar, como doenças autoimunes (pesquisa de autoanticorpos como FAN, fator reumatoide, anti-CCP, etc.) ou para avaliar o estado geral de saúde do paciente.
Em alguns casos, quando os exames não invasivos não são suficientes para confirmar o diagnóstico ou para diferenciar a Fibrose Pulmonar Idiopática de outras formas de doença intersticial, uma biópsia pulmonar pode ser necessária.
A biópsia consiste na remoção de pequenas amostras de tecido pulmonar para análise microscópica por um patologista. Ela pode ser realizada por broncoscopia, ou mais comumente por cirurgia (biópsia pulmonar cirúrgica, geralmente por videotoracoscopia).
A decisão de realizar uma biópsia é individualizada, considerando os riscos e benefícios para cada paciente.
Finalmente, o diagnóstico da Fibrose Pulmonar, especialmente da FPI, muitas vezes requer uma discussão multidisciplinar envolvendo pneumologistas, radiologistas e patologistas com experiência em doenças pulmonares intersticiais.
Essa abordagem colaborativa ajuda a integrar todas as informações clínicas, radiológicas e, quando disponível, patológicas, para chegar a um diagnóstico o mais preciso possível.
Tratamentos disponíveis: O que esperar?
Embora a Fibrose Pulmonar, especialmente a Fibrose Pulmonar Idiopática (FPI), ainda não tenha uma cura definitiva, existem diversas abordagens de tratamento que visam alcançar objetivos importantes: retardar a progressão da doença, aliviar os sintomas, melhorar a qualidade de vida, prevenir complicações e, em casos selecionados, aumentar a sobrevida.
O plano de tratamento é individualizado, levando em consideração o tipo de fibrose pulmonar, a gravidade da doença, a presença de comorbidades e as preferências do paciente.
Para a Fibrose Pulmonar Idiopática (FPI), e outros casos de fibrose pulmonar com caraterística fibrosante progressiva, avanços significativos ocorreram com o desenvolvimento de medicamentos antifibróticos.
Atualmente, duas medicações principais estão aprovadas e demonstraram eficácia em reduzir a velocidade de declínio da função pulmonar.
Esses medicamentos não curam a doença e nem revertem a fibrose já existente, mas podem ajudar a tornar a progressão da doença mais lenta, preservando a função pulmonar por mais tempo.
O início precoce do tratamento com antifibróticos, logo após o diagnóstico, é geralmente recomendado. É importante ressaltar que esses medicamentos podem ter efeitos colaterais, como náuseas, diarreia, erupções cutâneas ou sensibilidade ao sol e problemas hepáticos, exigindo monitoramento médico regular.
Para outras formas de fibrose pulmonar, onde há um componente inflamatório significativo ou uma causa subjacente identificável (como doenças autoimunes), corticosteroide e medicamentos imunossupressores podem ser utilizados.
O objetivo desses medicamentos é reduzir a inflamação e a atividade do sistema imunológico, na tentativa de prevenir danos pulmonares adicionais e a progressão da fibrose.
A oxigenoterapia suplementar é um pilar fundamental no manejo de pacientes com Fibrose Pulmonar que apresentam hipoxemia (baixos níveis de oxigênio no sangue), seja em repouso ou durante o esforço físico.
Fornecer oxigênio adicional ajuda a aliviar a falta de ar, melhora a tolerância ao exercício, reduz o trabalho do coração e pode melhorar a qualidade de vida e o sono.
O oxigênio pode ser administrado através de cânulas nasais ou máscaras, utilizando concentradores de oxigênio (fixos ou portáteis) ou cilindros de oxigênio líquido.

A reabilitação pulmonar é um programa multidisciplinar abrangente que inclui exercícios físicos supervisionados, educação sobre a doença, técnicas de conservação de energia, aconselhamento nutricional e suporte psicossocial.
A reabilitação pulmonar demonstrou melhorar a capacidade de exercício, reduzir a dispneia, aumentar a força muscular, melhorar a qualidade de vida e diminuir a ansiedade e a depressão em pacientes com Fibrose Pulmonar. É uma intervenção altamente recomendada e benéfica.
O manejo de comorbidades é crucial, pois pacientes com Fibrose Pulmonar frequentemente apresentam outras condições médicas que podem impactar sua saúde e bem-estar.
Isso inclui o tratamento da Doença do Refluxo Gastroesofágico (DRGE), que é muito comum e pode piorar a doença pulmonar; o manejo da hipertensão pulmonar (pressão elevada nas artérias pulmonares), uma complicação grave da fibrose avançada; e o tratamento de condições como apneia do sono, doenças cardíacas e depressão, entre outros.
A vacinação contra a gripe (Influenza) anualmente e contra a Pneumonia Pneumocócica é fortemente recomendada para todos os pacientes com Fibrose Pulmonar, a fim de prevenir infecções respiratórias que podem causar exacerbações agudas (pioras súbitas e graves da doença) e deterioração da função pulmonar.
Em casos selecionados de Fibrose Pulmonar avançada, com grave comprometimento da função pulmonar e qualidade de vida, o transplante de pulmão pode ser uma opção terapêutica.
O transplante pode oferecer uma melhora significativa na sobrevida e na qualidade de vida para pacientes elegíveis. No entanto, é um procedimento complexo, com critérios rigorosos de seleção e riscos associados, incluindo rejeição do órgão e infecções.
Finalmente, os cuidados paliativos desempenham um papel importante no manejo da Fibrose Pulmonar, focando no alívio dos sintomas, no suporte emocional e espiritual, e na melhoria da qualidade de vida do paciente e de seus familiares, em todas as fases da doença, e não apenas no final da vida. A comunicação aberta sobre prognóstico e planejamento de cuidados futuros é essencial.
É fundamental que o tratamento da Fibrose Pulmonar seja conduzido por um médico pneumologista com experiência no manejo de doenças pulmonares intersticiais, que poderá discutir as melhores opções terapêuticas para cada caso individual.
O Futuro da Fibrose Pulmonar: Pesquisas e Esperança
A jornada de quem convive com a Fibrose Pulmonar, embora desafiadora, é acompanhada por uma comunidade científica e médica global intensamente dedicada a desvendar os mistérios dessa doença e a desenvolver novas e mais eficazes formas de tratamento.
O cenário da pesquisa em Fibrose Pulmonar é dinâmico e promissor, com avanços contínuos na compreensão dos mecanismos da doença e no desenvolvimento de terapias inovadoras, trazendo esperança para pacientes e suas famílias.
Um dos focos principais da pesquisa atual é aprofundar o entendimento dos mecanismos moleculares e celulares que levam ao desenvolvimento e progressão da fibrose.
O desenvolvimento de novas terapias antifibróticas é uma área de intensa investigação. Além dos antifibróticos já existentes, que já demonstraram benefício em retardar a progressão da Fibrose Pulmonar, diversos outros medicamentos com diferentes mecanismos de ação estão em fases variadas de ensaios clínicos.
A medicina regenerativa e as terapias celulares, como o uso de células-tronco, estão sendo exploradas como potenciais abordagens para reparar o tecido pulmonar danificado e reduzir a fibrose.
Embora ainda em estágios iniciais de pesquisa para a Fibrose Pulmonar, essas terapias representam uma esperança para o futuro, com o objetivo de não apenas retardar a doença, mas potencialmente reverter alguns dos danos.
Embora o caminho para a cura da Fibrose Pulmonar ainda seja longo, os progressos contínuos na pesquisa oferecem uma perspectiva cada vez mais otimista.
A colaboração entre pesquisadores, médicos, indústria farmacêutica, agências regulatórias e, fundamentalmente, os pacientes e suas associações, é essencial para acelerar a descoberta de tratamentos que possam transformar a vida das pessoas afetadas por esta condição.
Considerações finais
A Fibrose Pulmonar, englobando suas diversas formas e com destaque para a Fibrose Pulmonar Idiopática (FPI), representa um desafio significativo tanto para os pacientes e seus familiares quanto para a comunidade médica.
Além das intervenções médicas, é muito importante uma abordagem integral no cuidado do paciente, que inclui o abandono do tabagismo, uma nutrição adequada, a prática de exercícios físicos adaptados, o suporte psicossocial e a participação em grupos de apoio.
Viver com Fibrose Pulmonar exige uma adaptação contínua e um esforço conjunto entre paciente, cuidadores e a equipe de saúde.
A conscientização sobre a Fibrose Pulmonar, o reconhecimento de seus sintomas e a procura por um pneumologista ao primeiro sinal de alerta são atitudes que podem fazer uma grande diferença.
Todos que apresentem sintomas respiratórios persistentes ou que tenham fatores de risco para a doença não devem hesitar em buscar orientação médica.
O conhecimento é uma ferramenta poderosa, e o acompanhamento especializado é o melhor caminho para enfrentar a Fibrose Pulmonar com mais qualidade de vida e esperança.
Leia também:
Doença Pulmonar Obstrutiva Crônica (DPOC)
Asma: O que é, causas, sintomas e tratamento
Tosse Crônica e Tosse Persistente: Causas, Diagnóstico e Tratamento